Πόσο επικίνδυνο είναι το μπλε φως των οθονών που χρησιμοποιούμε για την υγεία των ματιών μας;
Η έκθεση σε συγκεκριμένα μήκη κύματος του μπλε φωτός σχετίζονται με Ηλικιακή Εκφύλιση Ωχράς Κηλίδας (ΗΕΩ) και ενέχουν κινδύνους ακόμη και για πιθανή τύφλωση!
Ο αμφιβληστροειδής είναι ένας φωτοευαίσθητος νέυρινος εσωτερικός χιτώνας του ματιού, στον οποίο απεικονίζεται το είδωλο της εικόνας που βλέπουμε.
Η ωχρά κηλίδα είναι η κεντρική περιοχή του αμφιβληστροειδούς και περιέχει νευρικά φωτοευαίσθητα κύτταρα (φωτοϋποδοχείς), τα οποία μετατρέπουν την οπτική πληροφορία σε ηλεκτρικό σήμα, προκειμένου να γίνει η επεξεργασία της εικόνας από τον εγκέφαλο. Η περιοχή της ωχράς είναι ιδιαίτερα σημαντική για την κεντρική και έγχρωμη όρασή μας, αλλά και για τη διεκπεραίωση σημαντικών καθημερινών μας δραστηριοτήτων όπως η αναγνώριση αντικειμένων, αλλά και προσώπων.
Η ηλικιακή εκφύλιση ωχράς κηλίδας (ΗΕΩ) είναι μια πάθηση που προσβάλλει άτομα άνω των 50 ετών και αφορά στην εκφύλιση των νεύρινων κυττάρων του αμφιβληστροειδούς. Η πάθηση αυτή έχει προσβάλλει περισσότερα από 50.000 άτομα στη χώρα μας, ενώ σε παγκόσμιο επίπεδο, οι ασθενείς που έχουν διαγνωστεί με τη νόσο ανέρχονται σε 150 εκατομμύρια. Σύμφωνα με μελέτες, το ποσοστό αυτό αναμένεται να αυξηθεί μέσα στα επόμενα χρόνια.
Στις περισσότερες περιπτώσεις η ΗΕΩ προκαλείται από ατροφία του αμφιβληστροειδή, λόγω βλάβης κυττάρων του μελαγχρώου επιθηλίου (κύτταρα που περιέχουν τη χρωστική μελανίνη και δεσμεύουν το φως που δεν απορροφάται από τους φωτοϋποδοχείς, προστατεύοντας έτσι τον οφθαλμό από την υπεριώδη ακτινοβολία).
Η ΗΕΩ διακρίνεται σε ξηρού και υγρού τύπου. Στην ξηρού τύπου ΗΕΩ παρατηρείται σταδιακή καταστροφή των φωτοϋποδοχέων, με αποτέλεσμα τη βαθμιαία απώλεια της κεντρικής όρασης. Η υγρού τύπου ΗΕΩ συνοδεύεται από εμφάνιση νέων παθολογικών αγγείων, τα οποία είναι εξαιρετικά εύθραυστα, με αποτέλεσμα να σπάνε και να αιμορραγούν. Η κατάσταση αυτή οδηγεί σε συλλογή αίματος, υγρού, λιπιδίων, ακόμη και αποκόλληση στιβάδων του ματιού, καταλήγοντας σε τύφλωση.
Οι παράγοντες κινδύνου που σχετίζονται με τη νόσο είναι η ηλικία (άνω των 50 ετών), το κάπνισμα, γενετικοί παράγοντες και η ελλιπή αντιοξειδωτική διατροφή. Τελευταίες μελέτες δείχνουν ότι η έκθεση στο μπλε φως αποτελεί πιθανό παράγοντα κινδύνου εμφάνισης ΗΕΩ.
Λίγα λόγια για το μπλε φως..
Το μπλε φως αποτελεί μέρος του ορατού φάσματος, συγκεκριμένα στα 415-495nm. Το μπλε φως χωρίζεται σε 2 μέρη: α) Στο μπλε-ιώδες (415-455nm) και στο μπλε-τιρκουάζ (465-495nm). Όταν το φως στο μπλε-ιώδες φάσμα «χτυπά» το μάτι λαμβάνει χώρα μια μοναδική διαδικασία. Καθώς τα φωτοευαίσθητα νευρικά κύτταρα του αμφιβληστροειδή ξεκινούν τη διαδικασία της φωτομετατροπής, προκειμένου να μετατραπεί η οπτική πληροφορία σε νευρικό σήμα, στο μάτι μας παράγονται κάποιες ενδιάμεσες ουσίες, οι οποίες επιτρέπουν την είσοδο ακόμη περισσότερων μπλε-ιώδους φωτονίων (μικρών πακέτων ενέργειας), απ’ ότι οποιοδήποτε άλλο φως στο οπτικό φάσμα. Η έκθεση αυτή προκαλεί μεταβολές στη λειτουργία των κυττάρων του ματιού, παράγοντας αντιδραστικά είδη οξυγόνου, τα οποία διαταράσσουν τις δομές και τις λειτουργίες των μεμβρανών των νευρικών κυττάρων του αμφιβληστροειδούς, όπως το μελάγχρουν επιθήλιο. Το αποτέλεσμα είναι η συσσώρευση απόβλητων-προϊόντων (λιποφουσκίνης) στα κύτταρα του αμφιβληστροειδούς.
Να τονίσουμε ότι δεν είναι όλο το μπλε φως βλαβερό. Στην πραγματικότητα οι δύο ζώνες που αναφέρθηκαν παραπάνω (μπλε-ιώδες και μπλε-τιρκουάζ) έχουν πολύ διαφορετικές επιδράσεις στα μάτια. Εκτός από τη συνδρομή του στην οπτική οξύτητα, την ευαισθησία στην αντίθεση και την έγχρωμη όραση, το φως στο μπλε-τιρκουάζ φάσμα είναι απαραίτητο για το αντανακλαστικό της σμίκρυνσης της διαμέτρου της κόρης μας στο έντονο φως, αλλά και για το συγχρονισμό του κιρκάδιου ρυθμού μας (ο ρυθμός που αποτελεί το εσωτερικό μας ρολόι και αφορά τις βιολογικές διαδικασίες που συμβαίνουν στον οργανισμό μας σε διάρκεια 24ώρου). Επίσης η έκθεση στο μπλε-τιρκουάζ φως μας βοηθά να ρυθμίσουμε τη μνήμη, τη διάθεσή μας, να επιτύχουμε ορμονική ισορροπία, αλλά και να διατηρήσουμε τη γενική μας υγεία. Από την άλλη πλευρά, η έκθεση στο μπλε-ιώδες φως είναι βλαβερή για τον αμφιβληστροειδή και με την πάροδο του χρόνου προκαλεί σταδιακό κυτταρικό θάνατο του ιστού.
Επιδημιολογικές μελέτες συσχετίζουν τη χρόνια έκθεση στο φως του ηλίου με την ΗΕΩ. Συγκεκριμένα, μελέτη της κλινικής Beaver Dam Eye στις ΗΠΑ, έδειξε ότι η έκθεση στο ηλιακό φως σε εφήβους και νεαρούς ενήλικες είναι στενά συνδεδεμένη με υψηλό κίνδυνο ανάπτυξης ανωμαλιών στη δομή του μελαγχρώου επιθηλίου και αρχόμενη ΗΕΩ. Επίσης, σε μελέτη του Chesapeake Bay Waterman, μια ομάδα συμμετεχόντων με προχωρημένο στάδιο ΗΕΩ, ανέφεραν υψηλά επίπεδα έκθεσης σε μπλε φως τα προηγούμενα 20 χρόνια. Πρόσφατα σε ευρωπαϊκή μελέτη (EUREYE), αναφέρθηκε ότι υπάρχει σημαντική συσχέτιση μεταξύ μακροχρόνιας έκθεσης στο μπλε φως σε συμμετέχοντες οι οποίοι κατανάλωναν προϊόντα χαμηλά σε αντιοξειδωτικά (συμπεριλαμβανομένων βιταμίνης C, E, ζεαξανθίνης και σιδήρου).
Γενικά η ποσότητα έκθεσης στο μπλε φως ποικίλει ανάλογα με την ώρα της ημέρας, την τοποθεσία και την εποχή. Κατά τη διάρκεια της ημέρας, το 25-30% του ηλιακού φωτός αποτελείται από μπλε φως, το οποίο μπορεί επίσης να υπάρχει και σε πηγές μοντέρνου φωτισμού (LED), σε λαμπτήρες φθορισμού μικρού μεγέθους και σε φωτιστικά υψηλής ενεργειακής απόδοσης. Όσο πιο ψυχρό-λευκό είναι το φως, τόσο περισσότερο μπλε φως εκπέμπει. Άλλες πηγές βλαβερού μπλε φωτός αποτελούν οι ηλεκτρονικές συσκευές , όπως τηλεοράσεις, laptops, smartphones και tablets. Η δημοτικότητα και η αναγκαιότητα τέτοιων συσκευών εξασφαλίζει τη συνεχή έκθεσή μας σε υψηλής έντασης μπλε φως.
Δυστυχώς, το συσσωρευτικό αυτό αποτέλεσμα σε βάθος χρόνου, μπορεί να προκαλέσει βλάβη και αργότερα καταστροφή κυττάρων του αμφιβληστροειδούς, οδηγώντας σε ΗΕΩ. Για το λόγο αυτό τονίζουμε ότι η προστασία των ματιών μας από την έκθεση σε επιβλαβή μπλε ακτινοβολία είναι υψίστης σημασίας.
Εξαιρετικά ωφέλιμη είναι η κατανάλωση συμπληρωμάτων διατροφής, τα οποία είναι πλούσια σε αντιοξειδωτικά και ψευδάργυρο (τα οποία χορηγούνται και σε ασθενείς που πάσχουν ήδη από ΗΕΩ), καθώς φαίνεται να μειώνουν τον κίνδυνο εμφάνισης ΗΕΩ κατά 25%. Υψηλή δόση συνδυασμού βιταμινών C, E, β-καροτένης και ψευδαργύρου έχουν επίσης προταθεί για τη μείωση της βλάβης του αμφιβληστροειδούς από την υπερβολική έκθεση στο μπλε φως. Εξίσου σημαντική, ωστόσο είναι και ο περιορισμός της έκθεσης των ασθενών σε ηλεκτρονικές συσκευές, αλλά και οι συμβουλές των ειδικών για την προστασία από την υπεριώδη ακτινοβολία που προκαλεί το μπλε-ιώδες φως.
Στις μέρες μας υπάρχουν τεχνολογίες στους οφθαλμικούς φακούς που μειώνουν τα επίπεδα της έκθεσης στην επιβλαβή ακτινοβολία του μπλε-ιώδους φάσματος, ενώ επιτρέπουν στο υπόλοιπο του ορατού φάσματος να εισέρχεται στον οφθαλμό. Υπάρχουν πολλές εταιρίες οφθαλμικών φακών στη χώρα μας, οι οποίες παρέχουν τα λεγόμενα «blue-blocking» φίλτρα. Επίσης, ορισμένοι κατασκευαστές ενδοφθάλμιων φακών (που αντικαθιστούν τον κρυσταλλοειδή φακό του ματιού στην περίπτωση του καταρράκτη) περιλαμβάνουν «blue-blocking» χρωστικές σε ορισμένους φακούς, συμπεριλαμβανομένου του UV-blocking, για την υπεριώδη ακτινοβολία.
Η καθημερινή έκθεση στο μπλε φως το οποίο προέρχεται από τους σύγχρονους τρόπους φωτισμού και τις ηλεκτρονικές συσκευές θα πρέπει να παρομοιαστεί με την έκθεση στην υπεριώδη (UV) ακτινοβολία που γνωρίζουμε εδώ και δεκαετίες, προκειμένου να καταλάβουμε τη σοβαρότητα της κατάστασης.
Η σωστή προστασία των ματιών στην εφηβική και πρώιμη ενήλικη ζωή θα μπορούσε να βοηθήσει σε μεγάλο βαθμό στη μείωση του κινδύνου εμφάνισης ΗΕΩ και της μη αναστρέψιμης τύφλωσης σε μεγαλύτερες ηλικίες. Η εκπαίδευση των ασθενών για το σκοπό αυτό και οι συμβουλές που πρέπει να δίνουμε ως ειδικοί για τους κινδύνους και την προστασία από τις πηγές βλαβερού μπλε φωτός είναι απαραίτητη, παρά το γεγονός ότι οι ηλεκτρονικές συσκευές αποτελούν αναπόσπαστο κομμάτι της καθημερινότητάς μας.







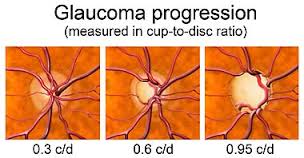
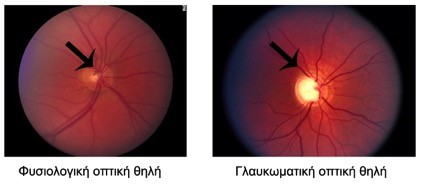




 Η οφθαλμολογία έχει κάνει άλματα στην πρόληψη, τον περιορισμό αλλά και την αποκατάσταση πολλών παθήσεων που προκαλούν χαμηλή όραση τόσο με φαρμακευτικό όσο και με χειρουργικό τρόπο. Παρά όμως τα σύγχρονα επιτεύγματα η πλειοψηφία των ασθενών εξακολουθεί να ταλαιπωρείται από την μειωμένη οπτική απόδοση. Σε αυτές τις περιπτώσεις τα βοηθήματα χαμηλής όρασης μπορούν να αξιοποιήσουν την υπολοιπόμενη όραση του ασθενή προσφέροντάς του πρακτικές λύσεις.
Η οφθαλμολογία έχει κάνει άλματα στην πρόληψη, τον περιορισμό αλλά και την αποκατάσταση πολλών παθήσεων που προκαλούν χαμηλή όραση τόσο με φαρμακευτικό όσο και με χειρουργικό τρόπο. Παρά όμως τα σύγχρονα επιτεύγματα η πλειοψηφία των ασθενών εξακολουθεί να ταλαιπωρείται από την μειωμένη οπτική απόδοση. Σε αυτές τις περιπτώσεις τα βοηθήματα χαμηλής όρασης μπορούν να αξιοποιήσουν την υπολοιπόμενη όραση του ασθενή προσφέροντάς του πρακτικές λύσεις.